Лихорадка Западного Нила
Лихорадка Западного Нила (далее ‒ ЛЗН) – зоонозная природно-очаговая арбовирусная инфекция с трансмиссивным механизмом передачи возбудителя.
Впервые вирус ЛЗН был выделен из крови заболевшего в 1937 году в Уганде.
Лихорадка Западного Нила относится к широко распространенным инфекционным болезням, эндемичным более чем в 90 странах мира. Наиболее сложная обстановка складывается в Европейском регионе, странах Северной Америки и южных регионах Российской Федерации.
В Республике Беларусь существуют природные условия для размножения переносчиков ЛЗН, особенно при увеличении среднесуточных температур и количества выпавших осадков в летние месяцы.
По данным Европейского центра профилактики и контроля заболеваний, в 2021 году случаи лихорадки Западного Нила регистрировались в США (102 случая заболевания, 6 летальных исходов), Канаде, а также в странах Европейского региона - Греции (14 случаев), Италии (11 случаев), единичные случаи в Австрии, Румынии и Сербии и др.
В 2020 году случаи лихорадки Западного Нила регистрировались в Греции (143 случая заболевания, 23 летальных исхода), Испании (77 случаев, 8 летальных исходов), Италии (66 случаев, 5 летальных исходов), Германии (13), Нидерландах (7) и др.
Существуют различные клинические формы ЛЗН. У большинства инфицированных людей (80%) заболевание протекает бессимптомно. У остальных часто развивается гриппоподобная форма без поражений центральной нервной системы (далее – ЦНС). Поражение нервной системы (менингиты, менингоэнцефалиты) наблюдается редко (в среднем 1 на 150 случаев).
Клиническая картина и тяжесть заболевания может варьировать в зависимости от типа вируса, вызывающего ЛЗН, контингента заболевших, возраста. Среднетяжелые и тяжелые формы ЛЗН чаще развиваются у лиц старше 50 лет. Летальность у больных с поражением ЦНС достигает 40%, в среднем 5-10%.
Источником инфекции являются птицы (вороны, голуби, птицы водного и околоводного комплекса). Насекомые, присасываясь к инфицированным птицам, получают от них вирус, а далее передают его человеку. С перелетными птицами вирус перемещается на значительные расстояния, что может обусловить вспышки заболевания как в тропических странах, так и в регионах мира с умеренным климатом.
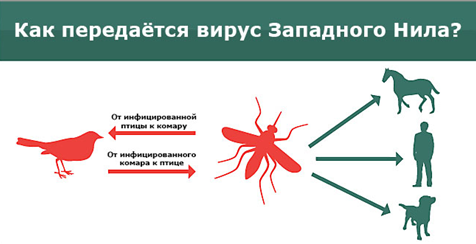
Переносчиками ЛЗН являются комары более 60 видов, принадлежащих к роду Culex, реже к родам Aedes, Anopheles, Uranotaenia, Mansonia и другие. В циркуляции вируса и сохранении его в природных очагах, участвует также иксодовые и аргасовые клещи. Сохранение ЛЗН в зимний период в переносчиках (комарах, клещах) – один из возможных механизмов существования устойчивых природных и антропогенных (полученный в результате деятельности людей) очагов инфекции.
Для ЛЗН характерна летне-осенняя сезонность, что связано с периодом активности переносчиков ЛЗН.
К группе повышенного риска заражения относятся, лица, занятые сельскохозяйственной деятельностью, в том числе на дачных и приусадебных участках, а также те, кто проживает или посещает территории с высокой численностью комаров: рыбаки, охотники. Заражение людей в антропоургических очагах связано с популяциями комаров, обитающих в городской черте и в подвалах жилых домов
Инкубационный период (т.е. период времени с момента попадания возбудителя в организм человека до появления первых симптомов заболевания) колеблется от нескольких дней до 2-3 недель (чаще 3-6 дней).
При гриппоподобной и наиболее часто встречаемой форме инфекции клиническая картина характеризуется острым началом с повышения температуры до 38–40 °С, иногда выше в течение нескольких часов и интоксикационного синдрома: озноб, головная боль, боль в глазных яблоках, генерализованная миалгия, артралгии, резкая общая слабость. Продолжительность лихорадочного периода составляет от 2–3 до 10–12 суток, в среднем – 5–7 дней. После нормализации температуры тела длительно сохраняется астенический синдром (общая слабость, бессонница, ослабление памяти). При объективном осмотре у отдельных больных выявлялась сыпь.
При появлении клинических симптомов необходимо обратиться в организацию здравоохранения для своевременного оказания медицинской помощи, проведения лабораторной диагностики (обследование на наличие вируса и специфических антител к нему) и назначения адекватного лечения.
Необходимо информировать врача о местах пребывания в ориентировочные сроки заражения (в течение 1 месяца) и фактах присасывания клещей, укусов комаров.
Меры профилактики:
- в сезон активности переносчиков (комары, клещи) проводить засетчивание окон;
- при выезде на базы отдыха и дачные участки использовать репелленты и инсектициды, в соответствии с инструкцией по применению;
- кроме того, существуют альтернативные средства, к которым относятся ловушки, фумигаторы, ультразвуковые устройства, отпугивающие комаров, ультрафиолетовые устройства, уничтожающие комаров, спирали, выделяющие при сгорании дым, отпугивающий или убивающий комаров. Использовать одежду, максимально закрывающую открытые участки тела;
- не создавать условия для выплода комаров в различных емкостях для хранения запасов воды для полива на дачах и в частном секторе. Не менее 1 раза в неделю менять воду в емкостях для ее хранения;
- проводить мероприятия, направленные на снижение численности комаров: проведение дезинсекционных обработок территорий, прилегающих к водоемам, рекам, загородным базам отдыха, подвалов жилых домов, водоемов, где происходит массовый выплод комаров;
- следить за санитарно-техническим состоянием подвальных помещений жилых и общественных зданий, благоустройством территорий (ликвидация всех несанкционированных свалок, своевременный вывоз твердых бытовых отходов, покос сорной растительности, уборка подвальных помещений).





